Nhiễm khuẩn vết mổ (NKVM) là một trong những nhóm nhiễm khuẩn bệnh viện thường gặp nhất, gây tăng thời gian điều trị, chậm hồi phục và chi phí cao, đồng thời có nguy cơ tử vong đáng kể. Việc xác định sớm tác nhân gây NKVM đóng vai trò quan trọng trong định hướng sử dụng kháng sinh ngay từ đầu, tránh lạm dụng kháng sinh và góp phần giảm nguy cơ đề kháng tại bệnh viện.
Nghiên cứu được thực hiện nhằm xác định các tác nhân vi khuẩn thường gặp trong NKVM và đánh giá mức độ đề kháng kháng sinh của các chủng này, hỗ trợ các bác sĩ lâm sàng trong điều trị và giúp bệnh viện xây dựng các phác đồ kháng sinh hợp lý.
1. Mục tiêu nghiên cứu
1.1. Mục tiêu tổng quát
Xác định tỷ lệ và mức độ kháng kháng sinh của một số chủng vi khuẩn gây NKVM tại Bệnh viện Đa khoa tỉnh Ninh Thuận năm 2019.
1.2. Mục tiêu chuyên biệt
Xác định tỷ lệ các loài vi khuẩn gây NKVM tại bệnh viện.
Xác định mức độ đề kháng kháng sinh của các vi khuẩn phân lập được.
2. Đối tượng và phương pháp nghiên cứu
Đối tượng: Tất cả các chủng vi khuẩn phân lập từ bệnh phẩm mủ của bệnh nhân sau phẫu thuật.
Địa điểm: Khoa Hóa sinh – Vi sinh, Bệnh viện Đa khoa tỉnh Ninh Thuận.
Thời gian: Từ 01/01/2019 đến 30/09/2019.
Thiết kế nghiên cứu: Mô tả cắt ngang.
Phân tích số liệu: Sử dụng Epidata 3.1 và STATA 13.0.
3. Kết quả nghiên cứu
3.1. Tỷ lệ bệnh phẩm dương tính
Trong các bệnh phẩm mủ được nuôi cấy, có 67% dương tính và 33% âm tính. Điều này phản ánh tỷ lệ NKVM tương đối cao trong nhóm bệnh nhân khảo sát.
3.2. Tỷ lệ vi khuẩn phân lập theo Gram
Tổng số vi khuẩn phân lập được chia làm:
Gram dương: 57%
Gram âm: 43%
Kết quả cho thấy nhóm Gram dương chiếm ưu thế trong NKVM tại bệnh viện.
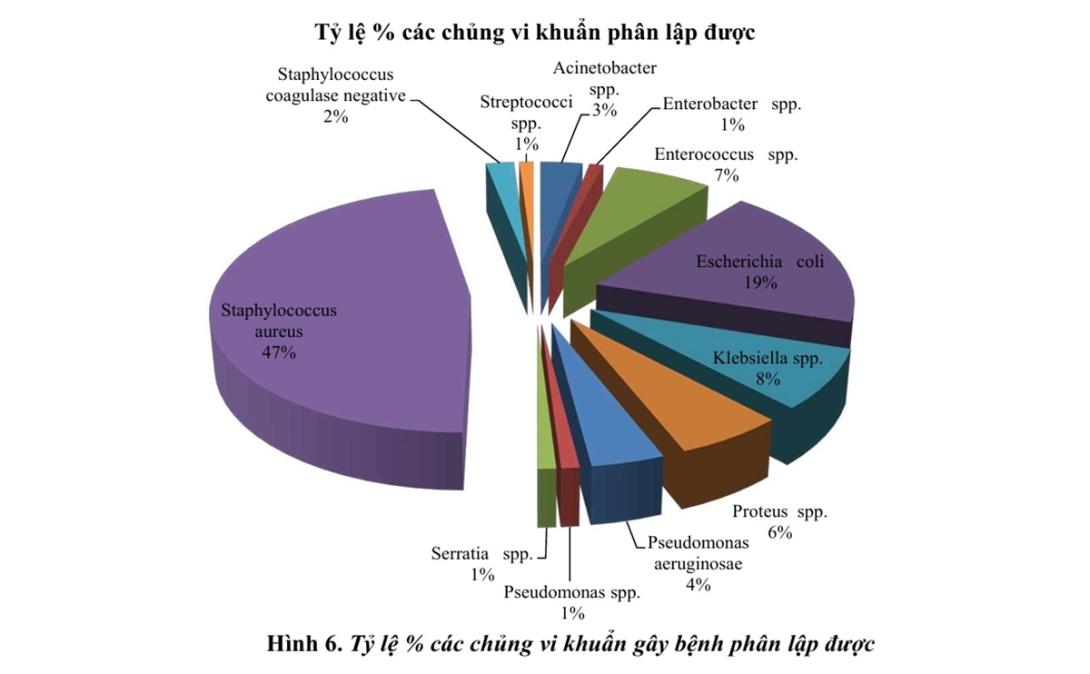
3.3. Các loài vi khuẩn phân lập được
Các tác nhân thường gặp gồm:
Staphylococcus aureus: 47% – là tác nhân chính của NKVM.
Escherichia coli: 19%
Klebsiella spp.: 8%
Proteus spp.: 6%
Pseudomonas aeruginosa: 4%
Enterococcus spp.: 7%
Các chủng khác như Acinetobacter spp., Serratia spp., Enterobacter spp. chiếm tỷ lệ thấp hơn.
Điều này phù hợp với xu hướng chung tại nhiều bệnh viện, trong đó S. aureus và vi khuẩn đường ruột là tác nhân chủ đạo.
3.4. Phân bố theo khoa lâm sàng
Vi khuẩn phân lập được ghi nhận tại nhiều khoa, chủ yếu:
Ngoại Chấn thương: 44%
Ngoại Tổng hợp: 22%
PT – GMHS: 18%
Các khoa khác như Tai – Mũi – Họng, Hồi sức tích cực – chống độc, Răng – Hàm – Mặt chiếm tỷ lệ nhỏ hơn.
Điều này cho thấy NKVM tập trung chủ yếu ở các khoa phẫu thuật có số lượng bệnh nhân lớn và phẫu thuật phức tạp.
4. Tính đề kháng kháng sinh của vi khuẩn phân lập được
4.1. Acinetobacter spp.
Vi khuẩn này có tỷ lệ kháng rất cao đối với nhiều kháng sinh thông thường:
Kháng từ 57–86% với các nhóm beta-lactam, fluoroquinolone và aminoglycoside.
Vẫn còn nhạy với một số kháng sinh như amikacin hoặc nhóm carbapenem nhưng tỷ lệ nhạy giảm đáng kể.
4.2. Enterococcus spp.
Kháng cao với erythromycin và oxacillin.
Còn nhạy đáng kể với ampicillin, vancomycin và chloramphenicol.
4.3. Escherichia coli
Kháng rất cao (trên 70–90%) đối với ceftriaxone, cefotaxime, ceftazidime và nhiều quinolone.
Một số chủng còn biểu hiện kháng carbapenem.
Amikacin và một số beta-lactam vẫn còn hiệu quả trong một số trường hợp.
4.4. Klebsiella spp.
Kháng cao với ceftazidime (94,4%), cefepime (73,7%), cefotaxime (63,2%).
Tỷ lệ kháng carbapenem dao động, nhưng có xu hướng tăng.
Amikacin và tigecycline vẫn còn hiệu lực trong nhiều trường hợp.
4.5. Proteus spp.
Kháng mạnh đối với cephalosporin thế hệ 3–4.
Nhạy với amikacin và nhóm carbapenem.
4.6. Pseudomonas aeruginosa
Kháng nhiều loại kháng sinh, đặc biệt amoxicillin/clavulanate và cephalosporin phổ rộng.
Một số cephalosporin (ceftazidime, cefepime) và carbapenem vẫn còn hiệu quả ở một số chủng.
4.7. Staphylococcus aureus
Kháng methicillin (MRSA) ở mức cao.
Không nhạy với penicillin G.
Nhạy tốt với vancomycin, linezolid và một số tetracycline.
4.8. Staphylococcus coagulase âm
Kháng cao với oxacillin.
Còn nhạy đáng kể với rifampicin và vancomycin.
5. Kết luận
67% bệnh phẩm mủ nuôi cấy dương tính với vi khuẩn gây NKVM.
Vi khuẩn Gram dương chiếm ưu thế (57%), đặc biệt là Staphylococcus aureus (47%).
Escherichia coli là tác nhân đứng thứ hai (19%).
Mức độ đề kháng kháng sinh của các chủng phân lập rất cao với nhiều loại kháng sinh thông thường.
Kết quả nghiên cứu giúp định hướng sử dụng kháng sinh theo kinh nghiệm và hỗ trợ xây dựng phác đồ điều trị phù hợp cho bệnh viện.
6. Kiến nghị
Để giảm NKVM và đề kháng kháng sinh, nhóm nghiên cứu đề xuất:
Đối với bệnh viện
Xây dựng và cập nhật phác đồ kháng sinh dự phòng – điều trị.
Thống nhất sử dụng kháng sinh dự phòng hợp lý trong mổ sạch và sạch – nhiễm.
Chuẩn hóa quy trình chuẩn bị người bệnh trước phẫu thuật.
Đối với khoa phẫu thuật và phòng mổ
Thực hiện đúng các biện pháp phòng ngừa NKVM.
Ghi nhận đầy đủ ASA, phân loại vết mổ để hỗ trợ đánh giá nguy cơ.
Đối với khoa Kiểm soát nhiễm khuẩn
Cập nhật quy trình chuẩn bị người bệnh trước mổ.
Giám sát sát khuẩn da và các biện pháp vô khuẩn.
Đối với Tổ kiểm tra – Phòng Điều dưỡng
Tăng cường giám sát tuân thủ quy trình KSNK tại các khoa phẫu thuật.
- Đăng nhập để gửi ý kiến