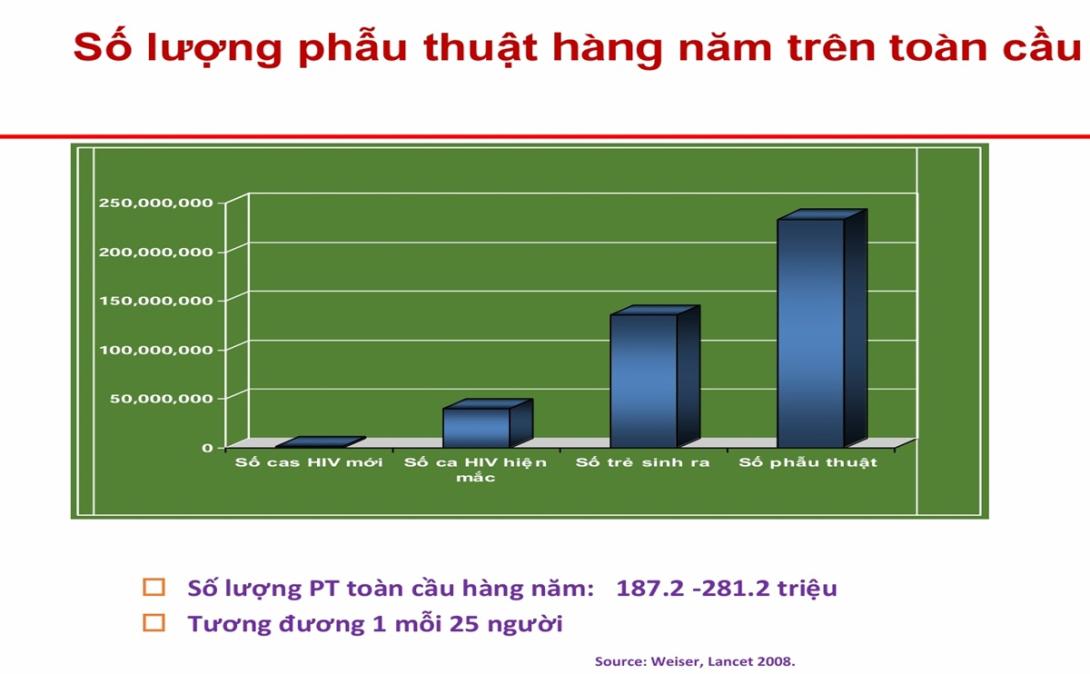
Nhiễm khuẩn vết mổ (NKVM) là một trong những biến chứng thường gặp và gây hậu quả nặng nề cho người bệnh sau phẫu thuật. NKVM làm tăng tỷ lệ tử vong, kéo dài thời gian nằm viện, tăng chi phí điều trị và ảnh hưởng trực tiếp đến uy tín của cơ sở y tế.
Kiểm soát NKVM đòi hỏi sự phối hợp liên tục giữa nhiều bộ phận: phẫu thuật, gây mê hồi sức, kiểm soát nhiễm khuẩn, dinh dưỡng, dược, vệ sinh môi trường và cả người bệnh. Tài liệu này tổng hợp các biện pháp trọng tâm, dựa trên bằng chứng khoa học và hướng dẫn quốc tế, giúp bệnh viện triển khai hiệu quả chương trình phòng ngừa NKVM.
1. Tác động của NKVM và nhu cầu phải kiểm soát
NKVM gây ra nhiều hệ lụy:
Tăng nguy cơ tàn phế, tử vong.
Tăng chi phí chăm sóc do kéo dài nằm viện, cần điều trị bổ sung, sử dụng kháng sinh phổ rộng.
Tăng gánh nặng cho hệ thống y tế và giảm chất lượng chăm sóc.
Các phân tích kinh tế cho thấy một vụ dịch MRSA hoặc NKVM có thể gây thiệt hại hàng trăm nghìn đô la. Biến chứng sau mổ làm tăng chi phí điều trị, giảm lợi nhuận bệnh viện và tạo áp lực lớn lên nhân lực.
NKVM là sự cố y khoa có thể phòng tránh, do đó cần được giám sát và can thiệp chủ động.
2. Chiến lược đa phương thức để giảm NKVM
Hiệu quả kiểm soát NKVM dựa trên việc triển khai đồng thời nhiều biện pháp, không có biện pháp đơn lẻ nào đủ để phòng ngừa toàn diện.
Các nhóm cần tham gia:
Nhà quản lý
Phẫu thuật viên
Điều dưỡng, kỹ thuật viên dụng cụ, gây mê
Nhân viên vệ sinh môi trường
Đơn vị tiệt khuẩn trung tâm (CSSD)
Người bệnh và thân nhân
Chương trình phòng ngừa NKVM bao gồm: thiết kế khu phẫu thuật, chuẩn bị người bệnh, kỹ thuật phẫu thuật, chăm sóc trước – trong – sau mổ và giám sát chất lượng.
3. Các yếu tố ảnh hưởng đến NKVM
Yếu tố từ người bệnh:
Tuổi cao, suy dinh dưỡng, béo phì
Tiểu đường, suy giảm miễn dịch
Nhiễm khuẩn tại vị trí khác
Ung thư, bệnh nặng, điểm ASA cao
Thời gian nằm viện trước phẫu thuật kéo dài
Yếu tố từ quy trình phẫu thuật:
Thời gian mổ kéo dài
Kỹ thuật phẫu thuật
Cạo lông không đúng cách
Chuẩn bị da không đúng quy trình
Lựa chọn và thời điểm dùng kháng sinh dự phòng
Xử lý dụng cụ và vô khuẩn
Yếu tố thuộc bệnh viện:
Hệ thống thông khí phòng mổ
Vệ sinh môi trường
Chất lượng tiệt khuẩn dụng cụ
Chính sách kiểm soát nhiễm khuẩn
Trình độ và tuân thủ của nhân viên
4. Thiết kế khu phẫu thuật an toàn
Khu phẫu thuật phải bảo đảm:
Phân tách rõ vùng sạch – vùng bẩn
Kiểm soát luồng di chuyển của nhân viên và dụng cụ
Thiết kế phòng mổ phù hợp từng loại phẫu thuật (thường, nhiễm, siêu sạch, hybrid)
Hệ thống thông khí phải đáp ứng:
Nhiệt độ 20–24°C
Độ ẩm 50–60%
Áp lực dương
Lọc khí HEPA hiệu suất cao
15–25 lần trao đổi không khí mỗi giờ
Chất lượng không khí tốt giúp hạn chế tối đa lây truyền vi sinh vật trong phòng mổ.
5. Vệ sinh tay ngoại khoa
Có hai phương pháp:
Rửa tay bằng xà phòng sát khuẩn
Sát khuẩn tay bằng dung dịch chứa cồn
Yêu cầu:
Thực hiện đúng thời gian, đúng kỹ thuật
Không mang trang sức, móng tay ngắn
Mặc trang phục phòng mổ trước khi rửa tay
Vệ sinh tay là biện pháp đơn giản nhưng có tác động mạnh mẽ trong giảm NKVM.
6. Kháng sinh dự phòng
Khuyến cáo chính:
Tiêm tĩnh mạch trước mổ trong vòng 60 phút (120 phút nếu dùng vancomycin hoặc quinolone)
Không dùng thường quy vancomycin trừ khi bệnh nhân có nguy cơ MRSA
Không kéo dài kháng sinh sau mổ ở phẫu thuật sạch và sạch-nhiễm
Lặp lại liều khi mổ kéo dài hoặc mất nhiều máu
Đối với phẫu thuật đại – trực tràng, phối hợp kháng sinh đường uống và đường tĩnh mạch giúp giảm NKVM rõ rệt.
7. Chuẩn bị da phẫu thuật
Các yêu cầu quan trọng:
Chỉ cạo lông khi thực sự cần thiết, dùng tông đơ hoặc kéo, tránh dao cạo
Người bệnh tắm trước mổ
Sử dụng chlorhexidine chứa cồn để sát khuẩn da nếu không chống chỉ định
Không sử dụng thuốc mỡ hoặc dung dịch bôi lên vết mổ sau sát khuẩn
Sát khuẩn cả vùng dẫn lưu (nếu có)
8. Kiểm soát đường máu, thân nhiệt và oxy mô
Đường máu
Duy trì đường máu < 200 mg/dL cho cả bệnh nhân tiểu đường và không tiểu đường.
Đường máu cao trước mổ và trong 48 giờ đầu sau mổ làm tăng NKVM rõ rệt.
Thân nhiệt
Duy trì nhiệt độ bình thường quanh cuộc mổ. Hạ thân nhiệt làm giảm tưới máu mô và tăng nhiễm khuẩn.
Oxy mô
Với bệnh nhân gây mê nội khí quản, duy trì FiO₂ cao trong và sau mổ giúp cải thiện oxy mô và giảm NKVM.
9. Can thiệp trong phẫu thuật
Một số khuyến cáo quan trọng:
Không sử dụng thông khí laminar flow trong phẫu thuật thay khớp
Có thể dùng săng không dệt dùng một lần hoặc vải dệt tái sử dụng đã tiệt khuẩn
Sử dụng chỉ kháng khuẩn có tẩm triclosan
Rút dẫn lưu sớm khi đủ chỉ định
Không kéo dài kháng sinh dự phòng do đặt dẫn lưu
Chăm sóc vết mổ đúng cách giúp hạn chế nhiễm khuẩn sau phẫu thuật.
10. Gói giải pháp (Bundle) giảm NKVM
Một gói giải pháp thành công thường bao gồm:
Kháng sinh dự phòng đúng
Duy trì nhiệt độ ổn định
Duy trì đường máu mục tiêu
Chuẩn bị ruột đúng trong phẫu thuật đại – trực tràng
Hạn chế phẫu thuật xâm lấn kéo dài
Các nghiên cứu cho thấy áp dụng bundle giúp giảm NKVM rõ rệt và ổn định hơn so với áp dụng biện pháp đơn lẻ.
11. Triển khai thực tế tại bệnh viện
Theo khuyến cáo của WHO, chiến lược cải tiến đa phương thức gồm:
Thay đổi hệ thống
Huấn luyện – đào tạo
Giám sát – phản hồi
Truyền thông – nhắc nhở
Thay đổi văn hóa an toàn
Ngoài ra, cần tập trung vào ba giai đoạn:
Trước phẫu thuật
Kiểm soát khuẩn niệu, nhiễm khuẩn tại vị trí khác
Chuẩn bị dinh dưỡng
Vệ sinh môi trường
Chuẩn bị dụng cụ vô khuẩn
Trong phẫu thuật
Kỹ thuật vô khuẩn
Kháng sinh dự phòng đúng
Kiểm soát thân nhiệt – đường máu – oxy mô
Sát khuẩn da đúng kỹ thuật
Không kéo dài kháng sinh sau mổ
Sau phẫu thuật
Chăm sóc vết mổ
Rút dẫn lưu khi thích hợp
Theo dõi dấu hiệu nhiễm khuẩn
Giáo dục người bệnh
Kiểm soát nhiễm khuẩn vết mổ là thách thức của mọi bệnh viện, nhưng hoàn toàn có thể giảm đáng kể nếu áp dụng đúng chiến lược đa phương thức và phối hợp liên ngành. Thành công của chương trình phụ thuộc vào:
Cam kết của lãnh đạo
Tuân thủ quy trình
Đào tạo liên tục
Giám sát chặt chẽ
Thay đổi văn hóa an toàn trong phẫu thuật
Khi tất cả các biện pháp được triển khai đồng bộ, NKVM sẽ giảm, người bệnh an toàn hơn và chất lượng phẫu thuật được nâng cao bền vững.
- Đăng nhập để gửi ý kiến